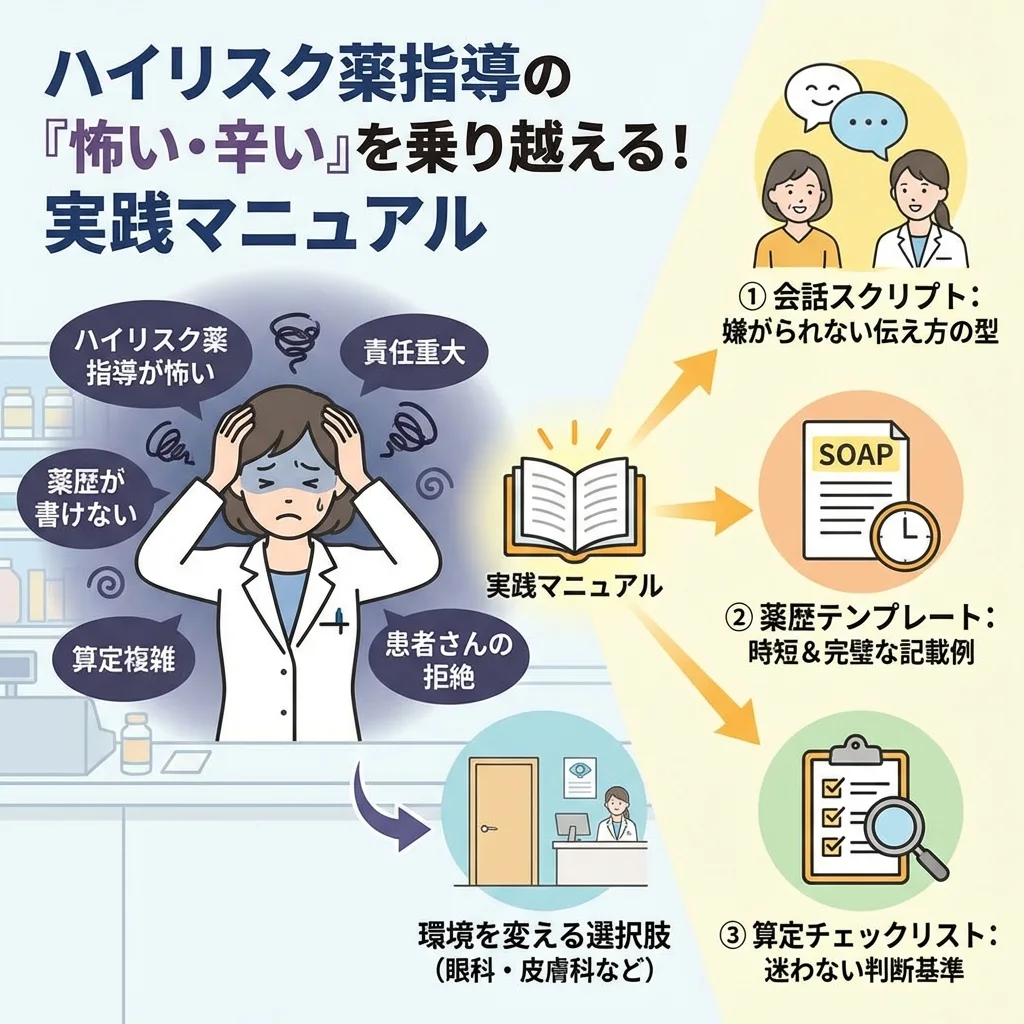
「このハイリスク薬、副作用の初期症状を全部説明したら患者さんが怖がってしまうのではないか…」
「デパスが出ているけれど、これは睡眠導入剤として使われているから加算は取れないんだっけ?」
「指導後の薬歴に何を書けばいいのか、いつも悩んで残業が増えてしまう」
調剤薬局の現場に立っていると、ハイリスク薬(特定薬剤管理指導加算対象薬剤)の処方箋を見るたびに、また胃がキリキリするような緊張感に襲われることはありませんか?私自身も調剤薬局での勤務経験があるため、そのプレッシャーは痛いほどよく分かります。特に忙しい時間帯にハイリスク薬が重なると、焦りから十分な指導ができず、帰宅してから「あの説明で大丈夫だったかな」と不安になることもありました。
ハイリスク薬の指導が「難しい」と感じるのは、あなたの知識不足だけが原因ではありません。「患者さんの心理的な拒絶」「複雑な算定要件」「万が一の事故への責任感」という、いくつもの高い壁が同時に立ちはだかっているからです。しかし、これらは適切な「伝え方の型」と「情報の整理」ができれば、確実に乗り越えることができます。
この記事では、明日からの業務で即使える「患者さんに嫌がられない会話スクリプト」や、迷いやすい「算定の落とし穴リスト」、そして薬歴時間を短縮する「SOAPテンプレート」を具体的に解説します。一人で悩まず、まずはできることから少しずつ変えていきましょう。
ハイリスク薬の指導は、完璧を目指すあまり自分を追い込んでしまいがちです。この記事で紹介するテクニックを使って、肩の荷を少し下ろしてみませんか?
この記事で分かること
- 患者さんに「またその話?」と嫌がられない、スムーズな副作用確認の会話術
- デパスや低用量アスピリンなど、算定可否で迷うケースの明確な判断基準
- 薬歴記載の時間を半分にする、ハイリスク薬専用のSOAPテンプレート
- 「指導が怖い」というストレスを軽減するための、環境選びや働き方の視点
なぜ「ハイリスク薬の指導は難しい」と感じるのか?5つの壁と心理的要因
多くの薬剤師がハイリスク薬に対して苦手意識を持つ背景には、単なる薬学的な知識の問題以上に、現場特有の心理的・環境的な要因が複雑に絡み合っています。まずは、なぜ私たちがこれほどまでに「難しい」「辛い」と感じてしまうのか、その根本的な原因を整理してみましょう。敵の正体を知ることで、対策も見えてきます。
1. 知識不足による医療事故への根源的な恐怖
ハイリスク薬はその定義通り、「使用方法を誤れば重大な健康被害につながる薬剤」です。抗悪性腫瘍剤や不整脈用剤、抗てんかん剤などは、有効域と中毒域が近接しており、わずかな投与量のミスや飲み忘れ、飲み間違いが命に関わる可能性があります。この「命を預かっている」という重圧は、他の薬剤とは比較になりません。
特に新人薬剤師やブランク明けの方にとって、この恐怖は日常業務を萎縮させる大きな要因です。「もし自分の指導漏れが原因で、患者さんが副作用に気づけず手遅れになったらどうしよう」という不安が常に頭をよぎります。例えば、メトトレキサート(リウマチ薬)の休薬期間の指導漏れや、ワルファリンと納豆の相互作用の見落としなど、過去のヒヤリ・ハット事例を耳にするたびに、明日は我が身と感じてしまうのです。
さらに、新しい薬剤が次々と登場する中で、全ての副作用や相互作用を網羅的に把握し続けることはベテランでも至難の業です。知識への自信のなさが、指導への躊躇を生み、結果として「ハイリスク薬=怖い」という図式が定着してしまいます。この恐怖心はプロとして健全なものではありますが、過度になるとメンタル不調の原因となりかねません。
この点については、PMDA(医薬品医療機器総合機構)の関連資料でも、リスク管理の重要性が強調されていますが、現場の個人にかかる負担は計り知れないものがあります。
2. 患者さんからの拒絶反応と対人ストレス
薬剤師が指導をしようと意気込んでも、肝心の患者さんが話を聞く態勢にないことが多々あります。「毎回同じことを聞かれる」「早く帰りたい」「病気のことはあまり触れられたくない」といった患者さんの心理的な壁に直面し、心が折れてしまうケースです。
特にハイリスク薬の場合、体調変化や副作用の初期症状について詳細な聞き取り(モニタリング)が必須となります。「最近、あざができやすくなっていませんか?」「尿の色が赤褐色になっていませんか?」といった質問は、患者さんからすれば「何でそんなことを聞くの?怖いこと言わないでよ」と不快感を持たれる原因になることもあります。一生懸命説明しようとすればするほど、患者さんとの距離が開いてしまうジレンマ。
これは「指導しなければならない義務」と「患者さんの機嫌を損ねたくない心理」の板挟み状態です。コミュニケーションが得意な方でも、痛みや不安を抱えている患者さんへの介入は容易ではありません。拒絶される体験が重なると、「もう必要最低限のことしか言いたくない」という学習性無力感に陥ってしまいます。
3. 複雑すぎる算定要件とノルマのプレッシャー
薬局経営の視点からは、特定薬剤管理指導加算は重要な収益源です。そのため、管理薬剤師や経営者から「もっと算定率を上げるように」とプレッシャーをかけられている方も多いのではないでしょうか。しかし、現場では「ハイリスク薬リストに入っているからといって、必ずしも算定できるわけではない」という現実があります。
例えば、抗不安薬のエチゾラム(デパス等)はハイリスク薬に分類されますが、処方目的が「睡眠障害」や「肩こりに伴う不安」などの場合、算定要件を満たさないケースが一般的です。また、手帳を持参していない患者さんへの対応や、医師への情報提供(トレーシングレポート)を行う余裕がないなど、物理的な壁もあります。
「算定したいけれど要件を満たしているか自信がない」「無理に指導してクレームになるのが怖い」。こうした葛藤の中で、数字だけを求められる環境は、薬剤師にとって大きなストレス源となります。複雑な算定ルールについては、厚生労働省の診療報酬改定情報を常に確認する必要がありますが、多忙な業務中に全てを把握するのは困難です。
4. 医師への疑義照会・連携のハードル

ハイリスク薬の処方内容に疑問を感じた際、医師への疑義照会は避けて通れません。しかし、抗がん剤や専門性の高い不整脈治療薬などの領域では、医師の治療意図を完全に汲み取ることが難しく、「こんな質問をして怒られないか」「自分の勉強不足だと思われないか」という不安がつきまといます。
実際に、勇気を出して疑義照会をした結果、「専門医の判断だからそのままでいい」と冷たく返されたり、逆に「なぜもっと早く確認しなかったんだ」と叱責されたりする経験をすると、次回の電話が怖くなってしまいます。本来、薬剤師は処方監査の最後の砦であり、疑義照会は正当な権利かつ義務なのですが、医師との力関係やコミュニケーションの難しさが、業務の難易度を跳ね上げています。
私も新人の頃、抗凝固薬の用量について疑義照会をする手が震えたことを覚えています。でも、患者さんの安全を守るためには「嫌われる勇気」も時には必要なんですよね。とはいえ、毎回精神をすり減らすのは辛いものです。
「患者さんに嫌がられない」ハイリスク薬指導の会話スクリプト【実践編】
ハイリスク薬の指導で最も重要なのは、「何を伝えるか」よりも「どう伝えるか」です。教科書通りの副作用説明を羅列するだけでは、患者さんを不安にさせるだけで、肝心の情報は伝わりません。ここでは、患者さんの生活に寄り添い、自然に情報を引き出すための会話テクニックと、薬効群別の具体的なフレーズを紹介します。
副作用確認は「クッション言葉」と「生活目線」が鍵
いきなり「副作用は出ていませんか?」と聞くのはNGです。患者さんは「副作用=怖いもの」というイメージを持っているため、防衛本能が働いてしまいます。また、「変わりないですか?」という漠然とした質問も、「ないです」の一言で終わってしまう可能性が高いです。
ポイントは、「お薬を安全に使っていただくために」という目的を先に伝えること(クッション言葉)と、「具体的な生活シーン」に落とし込んで質問することです。以下に、よくあるNG例とOK例を比較しました。
| 比較項目 | NG例(嫌がられる・伝わらない) | OK例(答えやすい・安心感がある) |
|---|---|---|
| 切り出し方 | 「副作用の確認をしますね」 「何か変わったことはないですか?」 |
「このお薬はお体に合っていますか?念のため確認させてください」 「大切なお薬なので、1つだけ確認してもよろしいですか?」 |
| 出血傾向の確認 | 「出血しやすくなっていませんか?」 「血が止まりにくいことはないですか?」 |
「歯磨きの時に出血したり、ぶつけた覚えがないのに青あざができたりしていませんか?」 |
| 低血糖の確認 | 「低血糖症状は出ていませんか?」 「冷や汗や震えはないですか?」 |
「お腹が空いた時間帯に、急に手が震えたり、冷や汗が出たりすることはありませんでしたか?」 |
| 横紋筋融解症の確認 | 「筋肉が溶ける副作用があります」 「筋肉痛はないですか?」 |
「久しぶりに運動した後のような筋肉痛や、手足に力が入りにくい感じはありませんか?」 |
このように、「生活の中で起こりうる具体的な現象」として質問することで、患者さんは自分の体調をイメージしやすくなり、「そういえば…」と話し始めてくれる可能性が高まります。
【薬効群別】明日から使える具体的な質問フレーズ集
ハイリスク薬の中でも、特に出番の多い薬効群について、確認すべきポイントとそのまま使えるフレーズをまとめました。これらをメモして投薬台に貼っておくだけでも、いざという時の安心材料になります。
| 薬効群 | 確認すべき副作用・リスク | 患者さんへの質問フレーズ(スクリプト) |
|---|---|---|
| 抗凝固薬 (ワーファリン、DOAC) |
出血傾向、納豆等の摂取(ワーファリン) | 「お薬の効果が出すぎると、血が止まりにくくなることがあります。鼻血が止まらなかったり、便が黒っぽくなったりしていませんか?」 「(ワーファリンの場合)最近、納豆やクロレラ食品などを召し上がる機会はありましたか?」 |
| 糖尿病用剤 (SU剤、インスリン) |
低血糖、シックデイ | 「お食事の時間が遅くなった時などに、強い空腹感や動悸を感じたことはありませんか?」 「もし食事がとれないほど体調が悪い時は、お薬の量を調整する必要がありますので、無理に飲まずにご相談くださいね」 |
| ジギタリス製剤 (ジゴキシン等) |
ジギタリス中毒(悪心、不整脈) | 「最近、理由もなく食欲が落ちたり、吐き気が続いたりしていませんか?」 「脈が飛ぶような感じや、いつもよりドキドキすることは気になりませんか?」 |
| 抗てんかん剤 (バルプロ酸等) |
皮膚障害(SJS/TEN)、眠気 | 「お薬を飲み始めてから、体に発疹が出たり、口の中がただれたりしていませんか?もしあればすぐに教えてください」 「眠気が出ることがありますが、日中の生活やお仕事に支障はありませんか?」 |
| 免疫抑制剤 (MTX等) |
骨髄抑制、間質性肺炎 | 「風邪をひいているわけではないのに、熱が出たり、空咳(痰の絡まない咳)が続いたりしていませんか?」 「口内炎ができやすくなっていませんか?」 |
この表の内容は、日本薬剤師会のガイドラインに基づいた標準的な指導項目を、より実践的な会話形式に落とし込んだものです。ガイドラインの要件を満たしつつ、患者さんに寄り添う姿勢を示すことができます。
話を聞いてくれない・急いでいる患者さんへの「時短」指導テクニック
どれほど素晴らしい知識を持っていても、患者さんが急いでいれば聞いてもらえません。そんな時は、「ポイントを1点に絞る」戦略が有効です。
「今日はこれだけ覚えて帰ってください」と前置きし、最もリスクの高い副作用の初期症状、あるいは絶対に避けるべき併用薬についてのみ伝えます。そして、「他にも注意点がありますが、詳しくはこの紙(指導箋)に書いておきましたので、後でご自宅でゆっくり読んでみてくださいね」とフォローし、資材を手渡します。
これにより、患者さんの「早く帰りたい」というニーズを満たしつつ、薬剤師としての「情報提供義務」を果たすことができます。無理に引き止めて信頼関係を壊すよりも、次回に繋げる対応の方が、長期的な薬学的管理においてはプラスに働きます。
薬歴記載を10分短縮する!ハイリスク薬専用SOAPテンプレートと書き方

指導が終わっても、次に待っているのが「薬歴記載」の壁です。ハイリスク薬の加算を算定した場合、厚生局の個別指導に耐えうる詳細な記載が求められます。「何を書けばいいのか分からない」「文章を考えるのに時間がかかる」という悩みは尽きません。ここでは、コピペして一部を書き換えるだけで使えるSOAPテンプレートを紹介します。
【コピペOK】ハイリスク薬指導管理加算算定時のSOAP記載例

薬歴の「S(Subjective)」には患者さんの具体的な訴えを、「O(Objective)」には検査値や併用薬情報を、「A(Assessment)」には指導の根拠と判断を、「P(Plan)」には指導内容と次回の方針を記載します。以下のテンプレートは、ハイリスク薬算定時に必要な要素(指導内容、理解度、副作用確認)を網羅しています。
【抗凝固薬(DOAC)の記載例】
S: 「特に変わりない。青あざもできていない。飲み忘れもない」
O: リクシアナOD錠60mg 継続処方。残薬なし。お薬手帳にて併用薬確認(抗生物質等の追加なし)。
A: 服薬アドヒアランス良好。出血傾向の自覚症状(鼻出血、歯肉出血、皮下出血)なし。併用薬による相互作用のリスクも現状低いと判断。継続して副作用の初期症状について啓発が必要。
P:
1. 出血傾向(止血困難、黒色便等)の初期症状について再説明し、異常時は受診するよう指導。
2. 手術や抜歯の際は、医師・歯科医師に服薬中であることを伝えるよう指導。
3. 飲み忘れた際の対処法(気づいた時に飲むが、次は飛ばす等)を確認。
指導の反応: 「歯医者に行くときは言うようにする」と理解良好。
特記: 特定薬剤管理指導加算1 算定
【糖尿病薬(インスリン導入時)の記載例】
S: 「注射の手順がまだ不安。針の捨て方はどうすればいい?」
O: ランタス注ソロスター 新規。SMBGノート持参なし。
A: 手技に対する不安あり。高齢のため、デモ器を用いて手技の再確認が必要。低血糖への理解度は以前の説明で概ね良好だが、シックデイ時の対応について再確認が必要。
P:
1. デモ器を使用し、空打ち〜注入〜抜針までの手順を実演指導。患者自身で実施可能か確認。
2. 使用済み針の廃棄方法(ペットボトル等に入れて薬局へ持参)を説明。
3. 低血糖症状(冷や汗、動悸等)とブドウ糖携行の重要性を指導。
指導の反応: デモ器での操作はスムーズに行えた。「ペットボトルに入れて持ってくる」と復唱あり。
特記: 特定薬剤管理指導加算1 算定
個別指導で指摘されないための「鉄板」キーワード
薬歴記載の時間を短縮しつつ、質を担保するためには、以下のキーワードを「A」や「P」に盛り込むことがポイントです。
- 「理解度を確認」:一方的な説明ではなく、双方向の指導であることを示します(例:理解したとの発言あり、頷きあり)。
- 「初期症状を具体的に説明」:単に「副作用の説明」とするより、「筋肉痛、脱力感等の初期症状」と書く方が具体的です。
- 「アドヒアランス」:服薬状況だけでなく、治療への参加意欲を含めた評価。
- 「手帳にて確認」:併用薬や重複投薬のチェックを行った証拠。
薬歴は「作文」ではなく「記録」です。完璧な文章を目指す必要はありません。テンプレートを活用して、自分なりの型を作ってしまえば、1人あたりの記載時間は大幅に短縮できますよ。
これって算定できる?特定薬剤管理指導加算の「落とし穴」とチェックリスト
ハイリスク薬の指導で現場が最も混乱するのが、「この処方は加算を取れるのか?」という判断です。レセプト返戻(請求の差し戻し)は薬局の収益に関わるだけでなく、管理薬剤師からの信頼を損なう原因にもなりかねません。ここでは、間違いやすい「算定NG事例」を整理します。
ハイリスク薬でも「算定できない」具体的ケース
「ハイリスク薬のリストに入っているから」といって、自動的に加算が取れるわけではありません。特に以下のケースは要注意です。なお、これらは地域や保険者の審査基準によっても異なる場合があるため、詳細は管轄の厚生局や都道府県薬剤師会の情報を確認してください。
| 薬剤名(成分名) | ハイリスク薬分類 | 算定対象外となることが多いケース(適応外・目的外) |
|---|---|---|
| デパス等 (エチゾラム) |
精神神経用剤 | 睡眠障害、不安症、頸椎症、腰痛症 ※抗てんかん作用としての処方以外は、原則として特定薬剤管理指導加算の対象外とされるケースが大半です。 |
| 低用量アスピリン (バイアスピリン等) |
血液凝固阻止剤 | 川崎病の治療など ※血栓塞栓症の予防・治療以外での使用においては、算定要件を満たさない場合があります。 |
| プレドニン等 (プレドニゾロン) |
免疫抑制剤 | 短期間の処方、アレルギー性疾患、皮膚科領域での使用 ※「免疫抑制剤」としての使用ではなく、単なる抗炎症作用目的の場合は対象外となることがあります。 |
| リリカ (プレガバリン) |
- | そもそもハイリスク薬ではない ※神経障害性疼痛治療薬であり、副作用注意が必要ですが、特定薬剤管理指導加算の対象リストには含まれていません(2024年時点)。混同しやすいので注意。 |
「加算1」「加算2」「加算3」の違いを再確認
2024年度(令和6年度)の診療報酬改定などにより、要件や点数は変動しますが、基本的な概念を理解しておきましょう。
- 特定薬剤管理指導加算1: ハイリスク薬が処方されている患者に対し、処方医と連携して適正使用に必要な薬学的管理・指導を行った場合。(主に対面指導)
- 特定薬剤管理指導加算2: 上記に加え、患者の服薬状況や副作用の兆候などの情報を、文書(トレーシングレポート等)を用いて処方医に提供した場合。
- 特定薬剤管理指導加算3: (新設区分等)複数のハイリスク薬が処方されている場合や、入院前の服薬状況確認など、より高度な管理が求められるケースで算定される場合があります。
特に「加算2」は、疑義照会をするほどではないが医師に伝えるべき情報(残薬調整、アドヒアランス低下、軽微な副作用)がある場合に有効です。トレーシングレポートの活用は、患者さんの安全を守るだけでなく、薬局の専門性を示すアピールにもなります。
「もうハイリスク薬の指導をしたくない」と悩んだ時のキャリア選択肢
ここまで、指導テクニックや知識についてお話ししてきましたが、それでも「ハイリスク薬の指導が精神的に限界」「怖くて夜も眠れない」という場合は、あなたの適性と職場環境がミスマッチを起こしている可能性があります。
薬剤師の職場は、総合病院の門前薬局だけではありません。自分の性格やストレス耐性に合った環境を選ぶことは、長く働き続けるための重要な戦略です。
「ハイリスク薬」が少ない職場という選択肢
ハイリスク薬の処方頻度は、医療機関の診療科によって天と地ほどの差があります。もし現在の職場で疲弊しきっているなら、以下のような職場への転職を検討してみるのも一つの解決策です。
| 職場のタイプ | ハイリスク薬の頻度 | 特徴・メリット | デメリット・注意点 |
|---|---|---|---|
| 眼科・皮膚科・耳鼻科の門前薬局 | 非常に少ない | 点眼薬や軟膏、抗アレルギー薬が中心。重篤な副作用のリスクが比較的低く、精神的なプレッシャーが軽い。 | 単科のため知識が偏りやすい。単純作業になりがちで、スキルアップを望む人には物足りないことも。 |
| 整形外科の門前薬局 | 少ない〜普通 | 湿布や鎮痛剤がメイン。ハイリスク薬はリウマチ薬(MTX等)に限定されることが多いので、対策が立てやすい。 | 枚数が多くスピードが求められる。リウマチ患者への指導スキルは必須。 |
| ドラッグストア(OTCメイン) | なし〜極少 | 処方箋なしの店舗ならハイリスク薬の取り扱いは皆無。接客や店舗運営がメイン。 | 調剤スキルが落ちる懸念がある。土日出勤や遅い時間のシフトがある。 |
| 企業・メディカルライター | なし | 臨床現場を離れ、知識を活かしてデスクワークを行う。対人ストレスや医療事故リスクから解放される。 | 求人数が少なく狭き門。年収が下がるケースもある。 |
「逃げ」ではなく「適材適所」です
ハイリスク薬の指導が得意な人もいれば、患者さんの日常会話からニーズを汲み取るのが得意な人もいます。また、OTC医薬品の相談で力を発揮する人もいます。「ハイリスク薬ができなければ薬剤師失格」なんてことは決してありません。自分の心が壊れてしまう前に、「環境を変える」という選択肢を常に持っておいてください。
私自身も、総合病院門前から、よりゆったりしたクリニック門前に転職した経験があります。驚くほど精神的な負担が減り、その分、一人ひとりの患者さんと笑顔で接することができるようになりました。
Q. ハイリスク薬の指導で一番大切なことは何ですか?
A. 患者さんが「自分事」としてリスクを理解し、副作用の初期症状に気づけるようにすることです。知識を一方的に話すのではなく、患者さんの生活背景に合わせて「気をつけるべきサイン」を具体的に伝えることが、事故防止につながります。
Q. 患者さんが説明を聞いてくれない時はどうすれば?
A. 無理に引き止めず、「大切なことなので1つだけ」と前置きして、最も重要な注意点のみを伝えましょう。詳細な指導箋(パンフレット)をお渡しし、「後で読んでおいてくださいね」とフォローすることで、リスク管理と患者満足度のバランスをとることができます。
Q. デパス(エチゾラム)はハイリスク薬加算を算定できますか?
A. 抗てんかん作用として処方されている場合は算定可能ですが、睡眠導入剤や抗不安薬、筋弛緩目的として処方されている場合は、原則として特定薬剤管理指導加算の対象外となるケースが一般的です。処方医の意図や保険者の解釈を確認する必要があります。
Q. ハイリスク薬の薬歴には何を書けばいいですか?
A. 「S(患者の訴え)」、「O(確認事項)」、「A(評価)」、「P(指導・計画)」のSOAP形式が基本です。特に「副作用の初期症状を説明し、理解を得た」「お薬手帳で併用薬を確認した」といった、加算要件を満たすキーワードを必ず盛り込みましょう。
Q. 新人ですがハイリスク薬が怖いです。勉強法は?
A. まずは自店舗でよく出るハイリスク薬ベスト5に絞り、添付文書の「警告」「禁忌」「重大な副作用」を徹底的に読み込みましょう。先輩の指導を横で聞く(シャドーイング)のも有効です。全てを一度に覚えようとせず、遭遇した症例から一つずつ深めていくのが近道です。
Q. ハイリスク薬指導の研修会はどこで受けられますか?
A. 日本薬剤師会や都道府県薬剤師会、各製薬会社が主催するWebセミナーなどで学べます。また、日本病院薬剤師会のガイドラインなども自己学習の有用な資料となります。転職サイトが提供する研修コンテンツも実務的でおすすめです。
まとめ:ハイリスク薬の指導は「完璧」を目指さなくていい
ハイリスク薬の指導は、薬剤師にとって最もプレッシャーのかかる業務の一つです。しかし、その難しさは「知識」「伝え方」「環境」の組み合わせで必ず軽減できます。最後に、この記事のポイントを振り返ります。
- ハイリスク薬の指導が難しいのは、事故への恐怖や患者からの拒絶など、複数の要因が絡んでいるから
- 副作用の確認は「クッション言葉」を使い、「生活シーン」に落とし込んで質問するとスムーズになる
- 「全て説明しなきゃ」と思わず、急いでいる患者さんには要点を1つに絞り、指導箋を活用する
- デパスや低用量アスピリンなど、ハイリスク薬でも算定できないケース(適応外)に注意する
- 薬歴はテンプレート化し、「理解度」「初期症状説明」などのキーワードを網羅して時短を図る
- 疑義照会や医師への連携は怖いかもしれないが、患者さんの安全を守るための正当な業務と割り切る
- どうしても辛い場合は、眼科門前やOTCメインなど、ハイリスク薬の取り扱いが少ない職場へ転職するのも賢い選択
- 自分の適性に合った環境を選ぶことは「逃げ」ではなく、専門職としての生存戦略である
- 知識不足を感じたら、まずは自店舗でよく出る薬から一つずつ攻略していけば大丈夫
- あなた一人で抱え込まず、ツールやマニュアル、周囲の環境に頼りながら、息の長い薬剤師人生を歩んでほしい